Incidente
Un 11 meses en fallo respiratorio secundario a un shock séptico es una decisión difícil de tomar. Tener que transportar a ese mismo paciente en un país en vías de desarrollo que no cuenta con un sistema de servicios médicos de urgencia ni con un servicio de ambulancias plantea toda una serie de nuevos retos. Pero si ese mismo país se convierte en la nación más empobrecida del hemisferio occidental y se le añade un terremoto de 7 grados de magnitud, se puede pensar que se ha encontrado con la peor llamada de su carrera.
Jefe de la queja
 En mis primeras dos horas en la clínica había asistido a un equipo de médicos y enfermeras en el desbridamiento de heridas, la rehidratación y la colocación de varios miembros fracturados. Pero antes de que tuviera tiempo de tomar mi primer sorbo de agua, una joven madre con un bebé flácido en brazos fue llevada a la sala de «Agudos» de nuestra clínica improvisada por la enfermera de triaje.
En mis primeras dos horas en la clínica había asistido a un equipo de médicos y enfermeras en el desbridamiento de heridas, la rehidratación y la colocación de varios miembros fracturados. Pero antes de que tuviera tiempo de tomar mi primer sorbo de agua, una joven madre con un bebé flácido en brazos fue llevada a la sala de «Agudos» de nuestra clínica improvisada por la enfermera de triaje.
«Creo que tiene neumonía», explicó la madre a través de un traductor.
Historia
La madre, su marido y los demás hijos que no habían muerto en el terremoto llevaban casi una semana viviendo bajo una lona en los terrenos de la iglesia, y su hijo pequeño llevaba varios días con fiebre alta y diarrea. Sólo con mirar al niño, todos los presentes tenían claro que si no se hacía algo por él inmediatamente, pronto moriría.
Evaluación

Todo en el bebé gritaba «shock séptico», hasta el punto de que si se abriera el libro de texto de los paramédicos en esa misma sección, prácticamente se presentaban todos los signos o síntomas que se incluyen. Aparte de la temperatura timpánica de 102,6º F (39º C), respiraba a 50-60/min, de forma dificultosa, con uso de los músculos intercostales, retracciones, respiración en forma de balancín y aleteo nasal, junto con roncos gruesos en todos los pulmones. Sus labios estaban azules, su piel estaba seca y cenicienta (e incluso descamada), acompañada de una importante tensión cutánea, y no tenía ningún movimiento intencionado, sino sólo una mirada distante y apática. Su pulso era débil y rápido, fácilmente por encima de las 200 lpm, aunque todavía era palpable en el sitio braquial, y su madre dijo que no había tenido diarrea ni orina en el último día. Además de todo eso, era evidente que estaba desnutrido, ya que su cuerpo parecía más bien el de un niño de 6 meses, y su pelo era fino y fibroso, con un tinte rojizo-castaño que rozaba el gris en algunas zonas -lo que se conoce como hipocromotricidadAprendí que uno de los signos y síntomas utilizados para diagnosticar Kwashiorkor (un tipo específico de desnutrición carente de proteínas, y común en las regiones tropicales).
Tratamiento
Aunque estaba claro lo que había que hacer, existía el problema siempre presente de la insuficiencia de suministros. Al igual que con muchos de los tratamientos y procedimientos realizados en la clínica, habría que improvisar. Para empezar, la clínica ya había llegado a su último litro de suero normal, que en realidad acababa de suspender de un pediátrico deshidratado, sujetándolo y apartándolo con sólo 700cc restantes. Aun así, el bebé no tenía venas evidentes para administrar los fluidos, así que, tras varios intentos fallidos de administración intravenosa, se le colocó una aguja espinal en la extremidad inferior izquierda, ya que no había agujas IO disponibles. Una vez confirmada la colocación de la IO ad hoc mediante el retorno de la médula ósea, se administró al paciente un bolo inicial de 200 cc de líquido y, a continuación, 500 mg de ceftriaxona, que era el antibiótico más adecuado disponible. Después de un segundo bolo de 200 cc de solución salina normal y otra ronda de 500 mg de ceftriaxona, se intubó al bebé con un tubo endotraqueal 4.0 sin esposas y con una cuchilla Miller 2.0, junto con 2 mg de ketamina que uno de los médicos había guardado en su equipaje de mano. Pero, de nuevo, el único equipo disponible distaba mucho de ser el más óptimo, y el paciente tuvo que ser ventilado con un BVM para adultos sólo con aire ambiente, mientras que el tubo endotraqueal se «aseguraba» con una generosa cantidad de cinta médica.
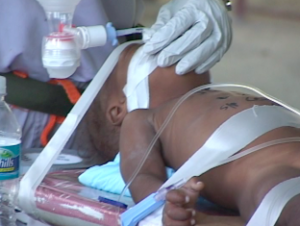 Siendo el único paramédico en la clínica, me ofrecí para transportar al bebé… con suerte al hospital de campaña de las Fuerzas de Defensa Israelíes (FDI), que fue se rumorea que tiene un «pabellón» pediátrico. (Lidie Rondil-Gagen, una enfermera haitiana-estadounidense que desempeñaría un papel fundamental y decisivo en esta misión, había transportado previamente a un bebé prematuro al hospital de campaña de las FDI dos días antes, después de que se le practicara una cesárea de urgencia en uno de los bancos de la iglesia). Pero antes de que pudiera transportar, estaba claro que el paciente necesitaría ser asegurado a una tabla de apoyo. Utilizando la pinza hemostática de repuesto de otra enfermera, desatornillé el respaldo de una silla de comedor que había en la clínica, y utilicé el lado plano para tumbar al paciente encima. Utilizando aún más cinta médica, aseguré la cabeza, la parte inferior del torso y las piernas del paciente, y también fijé un trozo de cartón adicional a la base de la tabla para poder asegurar la extremidad izquierda del paciente y añadir estabilización adicional para la improvisada OI. También utilizamos un rollo de kerlix debajo de la rodilla, así como una pequeña torre de 4×4 alrededor de la aguja con otro trozo de cartón encima del guaze para añadir aún más protección a la aguja.
Siendo el único paramédico en la clínica, me ofrecí para transportar al bebé… con suerte al hospital de campaña de las Fuerzas de Defensa Israelíes (FDI), que fue se rumorea que tiene un «pabellón» pediátrico. (Lidie Rondil-Gagen, una enfermera haitiana-estadounidense que desempeñaría un papel fundamental y decisivo en esta misión, había transportado previamente a un bebé prematuro al hospital de campaña de las FDI dos días antes, después de que se le practicara una cesárea de urgencia en uno de los bancos de la iglesia). Pero antes de que pudiera transportar, estaba claro que el paciente necesitaría ser asegurado a una tabla de apoyo. Utilizando la pinza hemostática de repuesto de otra enfermera, desatornillé el respaldo de una silla de comedor que había en la clínica, y utilicé el lado plano para tumbar al paciente encima. Utilizando aún más cinta médica, aseguré la cabeza, la parte inferior del torso y las piernas del paciente, y también fijé un trozo de cartón adicional a la base de la tabla para poder asegurar la extremidad izquierda del paciente y añadir estabilización adicional para la improvisada OI. También utilizamos un rollo de kerlix debajo de la rodilla, así como una pequeña torre de 4×4 alrededor de la aguja con otro trozo de cartón encima del guaze para añadir aún más protección a la aguja.
Armados con un estetoscopio de diez centavos y una bolsa ambú para adultos, encontramos a Blue, el conductor del camión de carga Mitsubishi del orfanato, para que nos llevara seis millas hasta donde esperábamos que estuviera el hospital de campaña de las FDI. Pero antes de marcharme, el médico me entregó una jeringa con otros 5 mg de ketamina para que se la diera al niño en caso de que empezara a agitarse el tubo. «Y si no lo necesita», añadió, «guárdalo para ti, porque seguro que lo harás cuando todo esto acabe», y se marchó con una sonrisa, un asentimiento y una palmadita en la espalda.
El primer reto resultó ser incluso entrar en el camión, y una vez dentro no tardamos en darnos cuenta de que no había manera de asegurar al bebé y la tabla de apoyo y mantener una buena ventilación al mismo tiempo. Fue entonces cuando apareció Lidie, la primera de las muchas intervenciones milagrosas que experimentaríamos en las siguientes horas, que ayudó a la madre y al padre del paciente a subir a la parte trasera del camión antes de subir a la parte delantera conmigo.
No obstante, el tratamiento y el envasado, tal y como suponía el médico, serían la parte más fácil de la llamada.

Transporte
El transporte comenzó de forma bastante inocente: carreteras sin asfaltar cubiertas por una capa fresca e incongruente de escombros y desechos, y marcadas por baches y marcas de desgaste. Como cualquier paramédico puede atestiguar, el transporte de un bebé intubado con un tubo sin esposas puede ser un acontecimiento desconcertante, pero las condiciones de la carretera añadidas mientras viajaba en el estrecho y desvencijado camión, hacían que cada bache y cada sacudida se sintiera como una pequeña bomba que estallaba bajo nuestro asiento, causando grandes dificultades para mantener los delicados dedos alrededor del pequeño tubo que tenía en la mano, a sólo milímetros de desprenderse en cualquier momento.
Una vez en la carretera principal, semipeatonal, se podía ver el buque hospital USNS Comfort anclado a menos de una milla de la costa. Por supuesto, enseguida nos topamos con un tráfico denso, pero lo que le faltaba a nuestro vehículo en cuanto a luces y sirenas, nuestro conductor lo compensaba con la voluntad de conducir por el lado opuesto de la carretera mientras tocaba el claxon con un abandono igualmente temerario. El transporte continuó de este modo durante casi treinta minutos, sorteando el tráfico en sentido contrario y esquivando a los peatones, los escombros y los cerdos, mientras nos desviábamos de una carretera para tomar un atajo y volvíamos a la carretera principal veinticinco minutos y tres manzanas después. Sin embargo, incluso después de lo que había parecido un viaje tan largo y angustioso, en realidad apenas habíamos recorrido tres kilómetros. Todo lo que podíamos hacer era gestionar lo que estaba en nuestras manos: sujetar el tubo de forma vigilante y asegurarnos de volver a evaluar los sonidos pulmonares después de cada nuevo bache, mientras hacíamos todo lo posible por hacer coincidir nuestras ventilaciones con el propio impulso del paciente, o simplemente asegurarnos de respirar cada 1 ó 2 segundos cuando no podíamos distinguir entre la subida del pecho del bebé, apenas visible, y los baches del camino. Ese fue el sistema que formamos: Yo ventilaba y sujetaba el tubo, mientras Liddie sujetaba la tabla de fondo y al bebé, colocando el estetoscopio sobre el pecho para que yo escuchara tan a menudo como pudiéramos.
 Aunque nuestro conductor hizo todo lo posible por mantenernos en movimiento, estaba claro que no avanzábamos demasiado: su claxon era igual que el de todos los demás (aunque un poco más constante), y el viraje al carril contrario sólo era útil cuando el tráfico que se aproximaba era más ligero que el nuestro. Sin embargo, al poco tiempo, una camioneta con el símbolo de la Cruz Roja se detuvo junto a nuestro camión con varios haitianos en la caja, y Liddie les hizo señas y comenzó a gritarles. Lo que sea que haya dicho funcionó, porque en la siguiente intersección nuestros dos vehículos se detuvieron para tener una rápida conferencia al lado de la carretera, y muy pronto estábamos de vuelta en la carretera con ellos dirigiendo el camino para nosotros con sirenas, gritos y puños agitados. Y cuando el tráfico se volvía denso, los hombres salían de la cama de la camioneta y corrían hacia adelante para evitar que los coches se pusieran delante de nosotros.
Aunque nuestro conductor hizo todo lo posible por mantenernos en movimiento, estaba claro que no avanzábamos demasiado: su claxon era igual que el de todos los demás (aunque un poco más constante), y el viraje al carril contrario sólo era útil cuando el tráfico que se aproximaba era más ligero que el nuestro. Sin embargo, al poco tiempo, una camioneta con el símbolo de la Cruz Roja se detuvo junto a nuestro camión con varios haitianos en la caja, y Liddie les hizo señas y comenzó a gritarles. Lo que sea que haya dicho funcionó, porque en la siguiente intersección nuestros dos vehículos se detuvieron para tener una rápida conferencia al lado de la carretera, y muy pronto estábamos de vuelta en la carretera con ellos dirigiendo el camino para nosotros con sirenas, gritos y puños agitados. Y cuando el tráfico se volvía denso, los hombres salían de la cama de la camioneta y corrían hacia adelante para evitar que los coches se pusieran delante de nosotros.
Pero justo cuando estaba dando gracias a Dios por este afortunado encuentro, percibí un olor acre en mis fosas nasales, y mis primeras (y peores) sospechas se convirtieron rápidamente en realidad cuando miré para ver el humo negro que salía de las rejillas de ventilación del aire acondicionado: el camión se estaba sobrecalentando. Pero apenas la cabina de nuestro camión se llenó de humo, ya estábamos en el asiento trasero de la camioneta de la Cruz Roja, de nuevo en camino, como si la camioneta hubiera sido enviada con antelación a nuestro encuentro precisamente para eso.
De vuelta a la carretera, Liddie se enzarzó con el conductor de la Cruz Roja en una tensa conversación sobre dónde llevarnos. Supuse, al menos, que era de lo que hablaban porque sólo pude distinguir la palabra «israelí» en el criollo que hablaban; y supuse que el conductor estaba hablando por teléfono sólo para obtener indicaciones de otra persona, ya que la mayoría de los lugareños tenían muy poca idea de dónde se había instalado alguno de los hospitales de campaña recién formados.
 Cuando por fin salimos de otra ronda de tráfico espeso -tan espeso y con tanto smog que estuve tentado de dejar de ventilar al paciente-, nuestro conductor giró hacia una carretera protegida por una verja. Pero al pasar por los guardias de seguridad de la puerta nos informaron de que el hospital de las FDI no estaba allí, ni había ningún hospital. El conductor fue a girar de nuevo a la carretera principal y, al hacer el giro en U, la camioneta se paró. Intentó arrancarlo de nuevo, pero no pasó nada, y después de dos intentos más supimos que la camioneta ya no era una opción. Afortunadamente, los hombres de la parte trasera de la camioneta comprendieron la extrema urgencia de nuestra situación, y se encargaron de rodear otra camioneta que se había detenido justo detrás de nosotros, solicitando amablemente que el conductor nos llevara al hospital. El conductor, por su parte, aceptó, ya que había tenido pocas oportunidades de protestar, y nos subimos a la cama de nuestro ya tercer vehículo, volviendo a comprobar el tubo cada vez que nos movíamos. Sin embargo, ahora estábamos directamente bajo el sol de 95 grados, así que tomamos la pequeña bandera haitiana que Liddie había estado usando alrededor de su cabeza, la mojamos con nuestra última botella de agua y la pusimos sobre el cuerpo del bebé, con la esperanza de mantenerlo fresco y protegerlo de la luz solar directa.
Cuando por fin salimos de otra ronda de tráfico espeso -tan espeso y con tanto smog que estuve tentado de dejar de ventilar al paciente-, nuestro conductor giró hacia una carretera protegida por una verja. Pero al pasar por los guardias de seguridad de la puerta nos informaron de que el hospital de las FDI no estaba allí, ni había ningún hospital. El conductor fue a girar de nuevo a la carretera principal y, al hacer el giro en U, la camioneta se paró. Intentó arrancarlo de nuevo, pero no pasó nada, y después de dos intentos más supimos que la camioneta ya no era una opción. Afortunadamente, los hombres de la parte trasera de la camioneta comprendieron la extrema urgencia de nuestra situación, y se encargaron de rodear otra camioneta que se había detenido justo detrás de nosotros, solicitando amablemente que el conductor nos llevara al hospital. El conductor, por su parte, aceptó, ya que había tenido pocas oportunidades de protestar, y nos subimos a la cama de nuestro ya tercer vehículo, volviendo a comprobar el tubo cada vez que nos movíamos. Sin embargo, ahora estábamos directamente bajo el sol de 95 grados, así que tomamos la pequeña bandera haitiana que Liddie había estado usando alrededor de su cabeza, la mojamos con nuestra última botella de agua y la pusimos sobre el cuerpo del bebé, con la esperanza de mantenerlo fresco y protegerlo de la luz solar directa.
 Sin embargo, nuestro siguiente destino no era el hospital de campaña de las FDI, ya que el conductor de la camioneta de la Cruz Roja había dado instrucciones a nuestro nuevo conductor de que nos llevaran a un centro de la Cruz Roja, que estaba a sólo quince minutos de distancia. Sin embargo, resultó que las instalaciones de la Cruz Roja no eran un hospital con personal médico, sino un depósito de suministros médicos de la Cruz Roja, con muchos médicos caminando alrededor de altas pilas de productos médicos en cajas de cartón. Al ver al primer empleado de la Cruz Roja con el que nos cruzamos, Liddie le llamó y cuando se acercó le expliqué nuestra situación, señalando con la cabeza al bebé que tenía en mi regazo, y le pregunté si podía encontrarnos un médico. Salió corriendo y regresó unos instantes después acompañado de un médico -un pediatra austriaco- que escuchó mi facturación, estuvo de acuerdo en que el bebé necesitaba un hospital y se marchó a buscar otro médico. Poco después, apareció un anestesista noruego, escuchó mi facturación y le indicó a un compañero de trabajo que consiguiera un vehículo para llevarnos a un hospital. Sin embargo, el médico noruego no estaba seguro del paradero del hospital de campaña de las FDI, pero nos dijo que sabía cómo llegar al Hospital Universitario, donde había una clínica instalada en el patio. (De camino al hospital, el médico noruego, llamado Panu Saaristo -que luego supe que era miembro de la
Sin embargo, nuestro siguiente destino no era el hospital de campaña de las FDI, ya que el conductor de la camioneta de la Cruz Roja había dado instrucciones a nuestro nuevo conductor de que nos llevaran a un centro de la Cruz Roja, que estaba a sólo quince minutos de distancia. Sin embargo, resultó que las instalaciones de la Cruz Roja no eran un hospital con personal médico, sino un depósito de suministros médicos de la Cruz Roja, con muchos médicos caminando alrededor de altas pilas de productos médicos en cajas de cartón. Al ver al primer empleado de la Cruz Roja con el que nos cruzamos, Liddie le llamó y cuando se acercó le expliqué nuestra situación, señalando con la cabeza al bebé que tenía en mi regazo, y le pregunté si podía encontrarnos un médico. Salió corriendo y regresó unos instantes después acompañado de un médico -un pediatra austriaco- que escuchó mi facturación, estuvo de acuerdo en que el bebé necesitaba un hospital y se marchó a buscar otro médico. Poco después, apareció un anestesista noruego, escuchó mi facturación y le indicó a un compañero de trabajo que consiguiera un vehículo para llevarnos a un hospital. Sin embargo, el médico noruego no estaba seguro del paradero del hospital de campaña de las FDI, pero nos dijo que sabía cómo llegar al Hospital Universitario, donde había una clínica instalada en el patio. (De camino al hospital, el médico noruego, llamado Panu Saaristo -que luego supe que era miembro de la
Sociedad Internacional de la Cruz Roja y de la Media Luna Roja
– nos informó del programa PROMESS creado por la OMS/
OPS
. En un principio, el programa PROMESS se creó para proporcionar suministros médicos a las ONG registradas, pero esa restricción se ha levantado y ahora ofrecen suministros a cualquier persona siempre que rellene una rápida solicitud y pueda verificar que pertenece a una ONG legítima. Esta útil información será de gran utilidad más adelante en la semana).
Veinte minutos después, llegamos al Hospital Universitario de Puerto Príncipe, con el tubo milagrosamente intacto. Hasta entonces, las únicas complicaciones que habíamos encontrado con el tubo era la colocación de la potencia principal correcta de vez en cuando, pero siempre podíamos corregirla con ligeros ajustes. Nuestra gran preocupación, por supuesto, era una extubación completa (agravada por el hecho de que no teníamos ningún laringoscopio disponible para volver a intubar, y sólo una ambú-máscara de tamaño adulto para ventilar), o un neumotórax dado el ambú-máscara de tamaño adulto. Lo más preocupante era que para entonces yo había asumido el control de las ventilaciones del bebé, ya que sus propios esfuerzos se habían vuelto totalmente ineficaces. Aunque seguía manteniendo el mismo ritmo cardíaco, su impulso respiratorio era prácticamente inexistente, y Liddie y yo acordamos que si el bebé entraba en código, no le haríamos la RCP y esperaríamos a llegar al hospital para pronunciarlo.
Afortunadamente, esto no ocurrió, ya que llegamos al hospital con el bebé aún manteniendo un buen ritmo cardíaco. Al salir del coche, lo subimos por el patio y nos encontramos con una pequeña tienda que tenía un cartel escrito a mano encima que decía «Sala de Maternidad». La tienda estaba llena de cunas metálicas que habían sido retiradas del hospital, que había sufrido graves daños, y dentro vimos a una mujer con bata que estaba evaluando a una niña en una de las cunas.
«Disculpe, señora», le dije. «¿Dónde está la tienda pediátrica? ¿Y dónde podemos conseguir oxígeno?»
Al darse la vuelta, la mujer miró al bebé intubado que llevábamos y sus ojos se agrandaron y su cara se frunció hacia nosotros. «¿Qué quieres que haga yo con ese bebé?», ladró.
Era evidente que la mujer estaba agotada y sometida a un enorme estrés, pero nosotros también, y no tenía una respuesta para ella, y sólo podía preguntar: «Bueno… ¿qué quieres que haga YO con este bebé?».
Al reconocer nuestro dilema, se acercó a nosotros para evaluar al bebé y le di un informe completo, incluyendo nuestros planes originales de ir al hospital de campaña de las FDI. Resultó que era una pediatra especializada en enfermedades infecciosas y, tras escuchar rápidamente los pulmones del bebé, le pellizcó la piel, le examinó los labios y asintió con la cabeza diciendo: «Sí, este bebé está definitivamente séptico.» Asentimos con la cabeza y le preguntamos si había oxígeno disponible, ya que no lo habíamos tenido durante todo el transporte.
«No, no hay oxígeno. Los cirujanos ni siquiera tienen en el quirófano. Tendrás que seguir embolsándolo como hasta ahora, pero no sé qué puedes esperar que hagamos».
«Más que la clínica de la que venimos», respondimos.
Reconociendo que nuestra situación había sido más inútil que la suya, nos invitó a tumbar al bebé en una de las cunas y luego nos preguntó cuál era la saturación de oxígeno del bebé. «No lo sabemos».
«Bueno, haré que alguien te encuentre uno. ¿Quieres ir a la IDF?»
«Sí», respondí, «o incluso el Confort».
«Voy a ver con quién puedo contactar», y se apresuró a salir de la tienda.
Unos diez minutos más tarde, dos médicos que llevaban chalecos con una estrella de David roja impresa se acercaron a nosotros y nos preguntaron qué pasaba. Al reconocer sus chalecos, les preguntamos si las FDI podrían llevarse al bebé, y nos dijeron: «No, las FDI no aceptan más pacientes. Están tratando de encontrar hospitales para todos los pacientes que tienen porque están tratando de cerrar el hospital de campaña para salir de Haití en los próximos días».
Poco después, el pediatra volvió y nos dijo que el Comfort tampoco aceptaba pacientes. Pero algo en la forma en que relató la noticia me hizo pensar que había otra forma de solicitar asistencia al Comfort: todo el país estaba intentando enviar pacientes al Comfort, y era posible que estuvieran diciendo «no» a todos. Discutimos esta posibilidad y pronto estuvimos de acuerdo en que debía hablar de nuevo con la Marina, aunque esta vez iniciando la conversación preguntándoles si tenían alguna «ventilación disponible para un bebé intubado y séptico». Sabiendo que la FDI también estaba descartada, aceptó volver a intentarlo y se marchó.
Mientras esperábamos a que volviera, se nos acercaron varios médicos y enfermeras que habían sido informados de nuestra llegada, y todos ellos tenían la misma expresión de agotamiento y nerviosismo que tenía la pediatra: uno sólo podía imaginar los innumerables horrores y los cientos de casos desesperados que habían tenido que afrontar en la última semana. Algunos de ellos, sin embargo, dejan que esta desesperación se manifieste de forma más inédita que otros. Dos médicos, un estadounidense y un suizo, nos reprendieron de plano por haberles llevado al niño y nos dijeron que dejáramos de ventilarlo. «Se va a morir. Ríndete», dijeron, delante de la madre del bebé (en algún momento habíamos perdido al padre). Afortunadamente, sólo hablaba criollo, pero el enfado en su cara y el tono de su voz podrían haber sido suficientes para entenderlos. «Entonces, ¿debería parar?», preguntamos, y nos despidieron y se marcharon. Aun así, era difícil enfadarse con ellos por ser tan pesimistas; Haití era probablemente el último lugar del mundo en el que cabría esperar que se produjera una crisis humanitaria de cualquier magnitud, y mucho menos ésta, y había, siendo realistas, muy pocas esperanzas para este niño. Otros médicos se mostraron más comprensivos, pero no menos pesimistas respecto a nuestros cambios, y aunque la situación parecía ciertamente una causa perdida para todos los que se acercaron, al menos intentaron acomodarnos mientras esperábamos una respuesta del Comfort. Un médico trató de ayudarnos a establecer una vía intravenosa -sin éxito incluso después de múltiples intentos- y luego nos trajo un oxímetro de pulso. Aunque el oxímetro de pulso sólo tenía un sensor de tamaño adulto, la frecuencia cardíaca del oxímetro de pulso coincidía con la frecuencia cardíaca palpada del bebé, y la saturación era del 64%. Nadie sabía realmente si creerlo, o incluso dudarlo.
Unos minutos más tarde, el pediatra regresó y nos dijo que el Comfort había aceptado llevarse al bebé y todos nos alegramos, dejando escapar un suspiro colectivo, que la madre no tuvo problemas para entender, ya que empezó a llorar, mostrando alguna emoción por primera vez en todo el viaje. Sin embargo, el inconveniente era que tendríamos que esperar una hora antes de que nos llevaran al helipuerto. Pero una vez que la pediatra leyó la lectura de saturación del 64% -sea exacta o no- exclamó: «¡No tenemos una hora!» y salió corriendo de nuevo. A los pocos minutos estaba de nuevo con un grupo de soldados del ejército y dijo: «Ya te vas, tendrán que llevarte una vez que estés allí». Así que, dicho esto, cargamos al bebé en su camilla y salimos del hospital, con un grupo de camarógrafos y fotógrafos a cuestas que casualmente estaban filmando cuando entramos.
Cargamos al bebé en una ambulancia del ejército donde nos esperaba un médico del ejército. La primera pregunta que le hice fue: «¿Tienes oxígeno?» y asintió con la cabeza y sonrió. «Por supuesto que sí». Pero después de rebuscar entre las provisiones no pudo localizar ningún tubo de oxígeno, lo cual no fue una sorpresa, ya que para entonces parecía que cada vez que teníamos un respiro algo más se interponía en nuestro camino. El médico del ejército gritó y chilló a sus hombres, dando órdenes y otras obscenidades mientras salían rápidamente de la ambulancia, y pronto regresaron con unos tubos de oxígeno de otra ambulancia del ejército.
El siguiente tramo del transporte fue tan lento y accidentado como todos los demás, pero por fin nos dirigimos a la atención definitiva, y teníamos oxígeno a bordo. Al cabo de otros 20 minutos llegamos a un hospital de campaña del HHS estadounidense atendido por un equipo conjunto de médicos y enfermeras del DMAT-Mass (MA-1) y del IMSuRT East. Una vez allí, entregamos al bebé al equipo médico, que rápidamente le colocó una vía central y comenzó a administrarle más antibióticos. Tras estabilizar al bebé lo mejor que pudieron, el equipo médico lo subió rápidamente a un helicóptero que lo llevó a él y a su madre al USNS Comfort.
Después de tres horas y media, cinco vehículos de transporte y tres instalaciones, nuestro viaje de 10 kilómetros había llegado a su fin, y no perdimos ni una sola vez el tubo.
Pero ahora estábamos atrapados en medio de Puerto Príncipe al anochecer sin poder volver a nuestro campamento, y la oscuridad no era un buen momento para estar fuera. Liddie, que llevaba toda la semana intentando localizar a su primo sin éxito, encontró a un trabajador haitiano en el hospital de campaña y le pidió prestado el teléfono. Al cabo de un par de minutos pudo comunicarse con su primo, que le informó de que estaba a la vuelta de la esquina en ese momento. Caminando unos cien metros hasta las puertas del hospital de campaña, salimos a la calle para encontrar a su primo esperando en su coche, saludándonos con una botella de agua en la mano. Menos de treinta minutos después estábamos de vuelta en nuestro campamento.
Resultado
Una semana después de volver a casa en San Diego, envié un correo electrónico al paramédico del equipo DMAT que había transportado al bebé al Comfort y le pregunté si sabía lo que le había ocurrido a nuestro paciente. Ese mismo día respondió, escribiendo: «El bebé fue dado de alta hace unos días, salió bien».
En un país que había experimentado más muertes y lesiones en menos de un minuto de las que la mayoría de los países verían en toda su vida -o incluso en una guerra- fue una bendición saber que pudimos haber ayudado al menos a una vida. Pero parece que eso puede haber sido sólo el principio para ese pequeño bebé: el «hogar» al que tenía que volver era la misma ciudad de tiendas de campaña que le había metido en ese lío para empezar.


